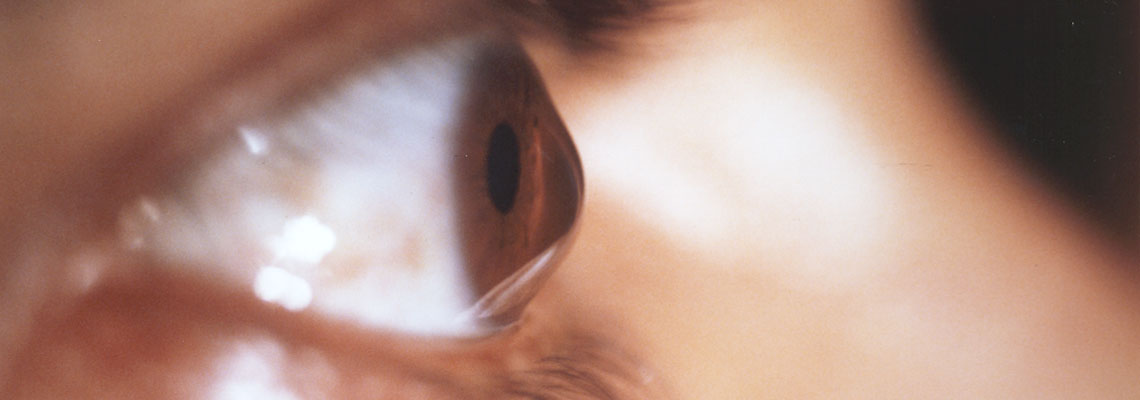
Si vous avez remarqué que votre cornée se déforme vers l’avant, il s’agit du kératocône, un trouble de l’œil encore peu connu du public. À cause de la déformation, la cornée prend une forme conique, d’où son nom qui est tiré du mot grec « keratokonus ».
Définition
Pour rappel, la cornée est un revêtement transparent de la pupille et de l’iris d’un œil. En temps normal, elle présente une forme arrondie bien régulière. Chez les individus atteints du trouble, elle se déforme et s’amincit de manière progressive. La cornée commence alors à perdre son aspect sphérique et prend celui d’un cône irrégulier. Il s’agit d’une infection idiopathique sans cause encore reconnue. L’hypothèse la plus probable est la dégradation anormale et excessive du collagène, une molécule dominante de la cornée qui représente le fil du tissu cornéen. La maladie est non inflammatoire, en d’autres termes, sans douleur ni rougeur de l’œil. Découvert depuis des siècles, elle demeure un véritable challenge pour les chercheurs, puisqu’elle n’a pas encore dévoilé l’énigme de sa physiopathologie.
Habituellement, la maladie se montre à l’adolescence, vers l’âge de 15 ans. Plus de 80 % des cas commencent également avant 40 ans. D’après le Centre national de référence du kératocône, le nombre de cas diagnostiqués est d’une sur 2 000 personnes par an environ. Bien évidemment, cette estimation peut varier à cause des nombreuses techniques de détection et des différents critères de diagnostic. En outre, quelques formes légères de la maladie peuvent passer inaperçues. Elle affecte aussi bien les hommes que les femmes, et ce, peu importe leur origine géographique. Cela dit, ce sont les Asiatiques qui en sont plus touchés.
Quels peuvent être ses symptômes ?
Les symptômes de la maladie varient d’une personne à une autre et peuvent passer de légers à aigus. Dans 90 % des cas, les deux yeux sont affectés, toutefois, il n’est pas rare que seul un œil soit diagnostiqué. La maladie se dévoile d’abord par une détérioration de l’acuité visuelle, aussi bien de près que de loin, puisqu’il s’agit d’un astigmatisme évolutif. Habituellement, les premiers symptômes qui apparaissent sont :
- Une photophobie ou une réceptivité excessive à la vision d’éclairs, à la lumière et aux éblouissements
- Une vision déformée et floue
- Des maux de tête et une fatigue visuelle
- Une irritation oculaire, avec des yeux toujours larmoyants
- Des complications pour toute conduite nocturne
Au fil du temps, l’astigmatisme persiste et induit le patient à changer de lunette et de lentilles beaucoup plus souvent pour ajuster les corrections.
Comment est réalisé le diagnostic ?
Le trouble anti-inflammatoire peut être découvert en réalisant un examen ophtalmologique de routine. Des contrôles supplémentaires plus spécifiques permettent un diagnostic plus détaillé :
- La kératométrie : qui permet de définir la courbure de la cornée
- La topographie cornéenne : cet examen permet d’obtenir une photographie de la cornée
- La tomographie en cohérence optique : grâce à ce contrôle, des sections optiques à haute résolution sont réalisées
Il est recommandé d’effectuer des examens ophtalmiques de manière fréquente, parce qu’un diagnostic précoce est capital afin de bien traiter la maladie, notamment chez les jeunes affectés. Les personnes qui présentent des antécédents familiaux de la maladie doivent aussi se rendre régulièrement à des examens afin de bien examiner leur santé oculaire.
Les traitements
Le traitement est établi selon les symptômes ainsi que du degré d’évolution. À l’heure actuelle, il n’existe pas encore de guérison totale de la maladie ; les traitements ne servent qu’à stopper son évolution.
Au départ, l’individu affecté par le trouble est équipé de lunettes ou de lentilles de contact. Justement, ces derniers sont le traitement de référence pour bon nombre de patients grâce à l’interface conçue avec un film lacrymal. Cela dit, les lentilles permettent de gommer la majorité des protubérances de la cornée. Les modèles les plus efficaces sont les lentilles rigides, cependant, elles sont également les plus compliquées à ajuster. Si le patient ne tolère les lentilles ou si sa vision demeure insuffisante, il va falloir procéder à une chirurgie.
Trois alternatives chirurgicales sont réalisables, selon la gravité de la maladie :
- L’insertion d’anneaux intracornéens : grâce à la pression, ceux-ci aplatissent le cône et réduire la protubérance. Ainsi, la lumière peut entrer de façon centrée dans la cornée et permet de retrouver la netteté de la vision.
- La méthode de Cross-linking ou CXL : cette méthode peut être réalisée afin de complémenter les anneaux intracornéens. Au cours de cette intervention, une source de lumière UV ainsi que des gouttes de riboflavine sont insérées dans les yeux afin de simplifier la réticulation. Cela permet également d’optimiser les fibres de collagène et ralentir et aplatir le développement du trouble. Pour les deux premières options, les interventions seront réalisées à temps pour ralentir toute possibilité de greffe de cornée.
- La greffe de cornée pour les cas les plus aigus : si les traitements n’arrêtent pas le développement de la maladie, alors cette option sera utilisée. Elle consiste notamment à substituer la partie centrale malade de la cornée par une même partie saine provenant d’un donneur décédé. L’intervention chirurgicale dure généralement entre 1 et 2 heures. Une fois l’opération effectuée, le patient doit passer une voire deux nuits à l’hôpital. Un traitement anti-inflammatoire et antibiotique est ensuite recommandé en collyre, avec une dose régressive pendant 3 à 12 mois.